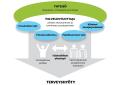
Terveyshyötymallin mukaisesti kehitetyssä organisaatiossa toiminta on potilas- ja tiimikeskeistä, proaktiivista ja vuorovaikutus on potilasta voimaannuttavaa. Potilaalle on tarjottavissa palveluvalikossa monimuotoisia omahoidon tukikeinoja ja hoitotiimillä käytössä ajantasaiset tiedot potilaasta, tuki päätöksenteolle ja voimavarat korkealaatuisen hoidon toteuttamiseksi. Voimaantuvan potilaan ja valmistautuneen, proaktiivisen hoitotiimin välinen yhteistyö tuottaa potilaalle mitattavaa terveyshyötyä. Tämän mahdollistamiseksi tarvitaan muutoksia kaikilla Terveyshyötymallin kuudella alueella.
YHTEISÖ
Terveydenhuolto tekee yhteistyötä tehdään kunnan muiden toimialojen kuten esimerkiksi sosiaali-, sivistys- ja liikuntatoimen kanssa. Kolmannen sektorin toimijoiden, järjestöjen ja yhteisöjen sekä seurakuntien, kanssa toimitaan yhteistyössä potilaan ja asiakkaan parhaaksi. Potilasjärjestöillä on merkittävä rooli asiakkaan tukemisessa.
JOHTO - PALVELUNTUOTTAJA
Organisaatioiden johto on sitoutunut toiminnan kehittämiseen ja suuntaamaan toimintaa pitkäaikaissairaiden potilaiden hoitoon. Uudenlaisen toiminnan kehittäminen vaatii johdolta näkyvää tukea kaikilla toiminnan tasoilla. Keskeistä on yhteisten arvojen, visioiden, tavoitteiden ja strategioiden määrittäminen organisaatioissa.
OMAHOITO
Omahoito on potilaslähtöistä toimintaa, jossa ammattihenkilö kyselemällä, kuuntelemalla ja neuvottelemalla potilaan kanssa ottaa selvää tämän toiveista ja arkielämästä. Ammattihenkilö toimii valmentajana, joka soveltaa ammattiosaamistaan räätälöimällä yhdessä potilaan kanssa lääkehoidon ja elintapojen muutokset juuri tälle sopivaksi. Ammattihenkilöllä on vastuu näyttöön perustuvasta hoidosta ja siitä kommunikoinnista potilaan kanssa. Hän tukee potilaan hoitopäätöstä, vaikka se ei asiantuntijalähtöisestä näkökulmasta aina olisikaan paras mahdollinen. Määritellessään itse omat tavoitteensa hoidolleen potilas ottaa ammattilaisen tukemana vastuuta hoidon toteutuksesta. Omahoito lähtee potilaan motivaatiosta ja saa voimaa hänen autonomiansa kunnioittamisesta. Sen tueksi he tarvitsevat apua omahoidon taitojensa vahvistamiseen ja voimaantumiseen sekä tukea hoidon toteuttamiseen. Keskeinen työväline omahoidon tukemisessa on potilaslähtöinen terveys- ja hoitosuunnitelma.
PALVELUVALIKOIMA (Delivery System Design)
Pitkäaikaissairauksien ehkäisyssä ja hoidossa tarvitaan kaikkein ammattiryhmien osaamista ja huomattavasti nykyistä laajempaa palveluvalikoimaa. Useilla pitkäaikaissairailla on yhtä aikaa useita sairauksia ja terveysongelmia. Keskeistä on tunnistaa hoidon tarve, tavoite ja keinot, määritellä hoitoon osallistuvien vastuut ja varmistaa, että heillä on hoidossa tarvittava informaatio sekä turvata seuranta. Interaktiot potilaiden ja hoitohenkilöiden välillä ovat suunniteltuja ja monimuotoisia tarpeiden ja tavoitteiden mukaisesti. Tavanomaisten vastaanottokäyntien lisäksi voidaan toteuttaa ryhmävastaanottoja, kontakteja puhelimitse ja Internetin välityksellä sekä kutsu- ja muistutusjärjestelmiä hyödyntäen tekstiviestejä ja Internettiä. Tärkeä sovellus on asiakasvastaava (case manager), joka vastaa eniten hoitoa tarvitsevien hoidon toteutuksesta ja koordinoi sitä konsultoiden muita osaajia.
PÄÄTÖKSENTUKI
Hoitopäätösten perustana on paras saatavilla oleva tieteellinen näyttö. Tällä tarkoitetaan mm. näyttöön perustuvia hoitosuosituksia ja niiden saatavuutta kliinisessä työssä. Suomessa kansallisia hoitosuosituksia - Käypä hoito -suosituksia on julkaistu vuodesta 1997 lähtien. Jalostuneessa muodossa tieteellinen näyttö tulee automaattisesti osaksi päätöksentekoa. Potilastietojärjestelmiin integroitu sähköinen päätöksenteon tuki mahdollistaa automaattiset muistutteet ja varoitteet. Tieteellisen näytön tulisi olla käytettävissä myös potilaalla. Käypä hoito- suositusten potilasversioissa on esitetty tiiviissä muodossa Käypä hoito -suosituksen keskeinen sisältö yleiskielellä potilaan näkökulmasta. Paitsi ammattilaisten ja potilaiden päätöksenteon, myös koulutus ja kehittämistoiminnan tulisi perustua menetelmiin, joiden vaikuttavuudesta on tieteellistä näyttöä.
KLIINISET TIETOJÄRJESTELMÄT – TIEDON TEHOKÄYTTÖ
Tiedon tehokäytöllä tunnistetaan ja poimitaan hoitoon yksittäisiä potilaita tai potilasjoukkoja. Tietojärjestelmät järjestävät yksittäisten potilaiden ja potilasjoukkojen sairaustiedot tavalla, joka mahdollistaa terveysriskien, hoidon tulosten ja tavoitteiden luotettavan raportoinnin ja mittaamisen. Järjestelmän tulee tukea terveysriskien ja –haittojen ryvästymien tunnistamista. Tärkeää on tunnistaa terveyskeskuksen avainasiakkaat- erityistä huomiota vaativat asiakkaat. Tiedon tehokäyttö edellyttää tiedon kirjaamista sähköisiin potilastietojärjestelmiin strategisesti ja strukturoidusti. Potilasasiakirjoihin tulee merkitä potilaan hyvän hoidon järjestämisen, suunnittelun, toteuttamisen ja seurannan turvaamiseksi tarpeelliset sekä laajuudeltaan riittävät tiedot. Merkintöjen tulee olla selkeitä ja ymmärrettäviä ja niitä tehtäessä saa käyttää vain yleisesti tunnettuja ja hyväksyttyjä käsitteitä ja lyhenteitä.